La cabeza comprende el cráneo y la cara.
CRÁNEO
Primero se explora por inspección, la posición, la forma y las proporciones de la cabeza en su conjunto, y por medición o apreciación, su altura. Solo ante la sospecha de determinadas situaciones patológicas,el cráneo se percute y se ausculta.
La forma y las proporciones de la cabeza en su conjunto, varían según el tipo constitucional, la raza, la edad y el sexo. Así, en el brevilíneo predominan el diámetro cefálico transversal (braquicéfalo) y las procidencias faciales vinculadas al aparato masticatorio (maxilar inferior y maseteros); en el longilíneo es mayor el diámetro sagital (dolicocéfalo),y se acentúan los elementos vinculados al aparato respiratorio (nariz, malares, arcadas supraorbitarias); en el normolíneo habitualmente las proporciones son armónicas.
La altura de la cabeza, desde el vértice hasta el mentón, es de 18-20 cm,o sea, el 13 % de la longitud del cuerpo; proporcionalmente es mayor en la mujer y en el recién nacido que en el hombre.
Cuero cabelludo
El cuero cabelludo tiene la función de preservar el calor corporal además de protegernos del sol y sus radiaciones ultravioletas. Con el paso del tiempo el cabello se adelgaza y pierde densidad, este es un proceso normal dentro del ciclo de envejecimiento, pero existen otra serie de factores que pueden conllevar a la pérdida acelerada del cabello y que tienen su origen en el mal estado del cuero cabelludo.
Tipos de enfermedades del cuero cabelludo
Dermatitis seborreica: Más conocida comúnmente como caspa y se percibe fácilmente por un exceso de grasa en el cuero cabelludo que conlleva a la inflamación y posterior descamación.
Psoriasis: Esta es una enfermedad de origen genético que afecta paralelamente a otras áreas como los codos y las rodillas en las que se produce una descamación intensa acompañada de picor y escozor.
Foliculitis: Consiste en una inflamación del folículo piloso provocada por bacterias estafilococos .
Tricotilomanía: Tiene un origen psicológico ya que las personas que la padecen se arrancan el pelo consciente o inconscientemente para descargar la tensión y su recurrencia es comparable al trastorno de comerse las uñas.
Alopecia areata: Enfermedad de carácter emocional y consiste en la despoblación de ciertas áreas del cuero cabelludo normalmente en forma de círculos.
CARA
En su exploración tendremos en cuenta los aspectos siguientes:
1. Inspección y palpación de la cara.
2. Exploración de las estructuras externas del ojo.
3. Examen de la nariz y los senos perinasales.
4. Exploración de las estructuras externas e internas de la boca.
5. Examen del oído externo.
Inspección y palpación de la cara
En la cara exploraremos por inspección: su forma, el trofismo y la simetría de los surcos de la frente, las mejillas y los labios, tanto en reposo como al movimiento espontáneo al hablar o a los ordenados, y la forma y simetría de la mandíbula y el mentón. A la palpación se descarta la existencia de dolor o tumoraciones.
Es conveniente explorar los senos perinasales mediante la palpación de puntos que son dolorosos, cuando los senos se encuentran inflamados (sinusitis).
Exploración de las estructuras externas del ojo
Es necesario investigar la integridad anatómica de los ojos y de sus funciones.
Cejas.

Pacientes con hipotiroidismo puede presentar una pérdida de la cola de las cejas (es conveniente asegurarse que no sea porque se las depila).
Párpados.
Interesa ver si funcionan en forma simétrica o si existen lesiones en ellos. Si el paciente no puede abrir un ojo, o lo logra en forma parcial, se puede deber a edema (p.ej.: por una alergia), una sufusión de sangre (p.ej.: por un traumatismo), porque existe un problema muscular (p.ej.: por miastenia gravis) o neurológico (p.ej.: por compromiso del nervio oculomotor). La caída del párpado superior se conoce como ptosis palpebral.

Ectropión: es cuando el párpado, especialmente el inferior, está evertido (dirigido hacia afuera) y las lágrimas no logran drenar por el canalículo y el ojo lagrimea constantemente (epífora).
Entropión: es cuando los párpados están vertidos hacia adentro y las pestañas irritan la cornea y la conjuntiva.

Un orzuelo es la inflamación del folículo de una pestaña, habitualmente por infección estafilocócica.

Chalazión es una inflamación crónica de una glándula meibomiana (son glándulas que se ubican en el interior de los párpados y drenan hacia el borde de ellos).

Pueden verse lesiones solevantadas y de color amarillento, especialmente hacia los ángulos internos de los ojos, que se conocen como xantelasmas y se deben a un trastorno del metabolismo del colesterol.
Cuando el paciente no puede cerrar bien un ojo (p.ej.: por parálisis del nervio facial), y el párpado no cubre bien el globo ocular, se produce un lagoftalmo; esta condición puede llegar a producir una úlcera corneal por falta de lubricación.
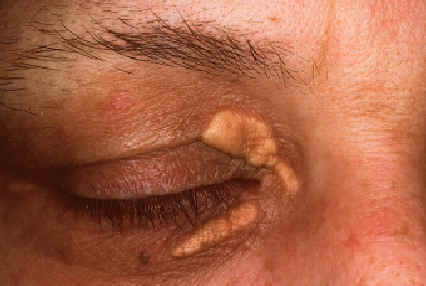
Una blefaritis es una inflamación aguda o crónica de los párpados. Se puede deber a infecciones, alergias o enfermedades dermatológicas.

Un epicanto es un pliegue vertical en el ángulo interno del ojo. Se ve en algunas razas asiáticas y en personas con síndrome de Down (mongolismo).

Conjuntivas.
La palpebral se observa traccionando el párpado inferior hacia abajo. Normalmente es rosada y en caso de existir anemia se puede observar pálida. La conjuntivitis es una inflamación o infección de las conjuntivas. Los ojos se ven irritados, con aumento de la vasculatura (hiperémicos) y se encuentra una secreción serosa o purulenta. La hemorragia subconjuntival compromete la conjuntiva bulbar y da un color rojo intenso; no se extiende más allá del limbo corneal. El pterigión (o pterigio) es un engrosamiento y crecimiento de la conjuntiva bulbar, habitualmente en el lado interno del ojo, que puede invadir la córnea desde el limbo corneal. Es frecuente en personas que trabajan expuestas a luz solar, y por lo tanto, a ondas ultravioleta. Hay que diferenciar esta condición de la pinguécula que es una especia de carnosidad amarillenta que aparece en la conjuntiva bulbar, en el lado nasal o temporal.
La epiescleritis es una inflamación de la epiesclera que es una capa de tejido que se ubica entre la conjuntiva bulbar y la esclera; se debe habitualmente a una causa autoinmune.
La dacriocistitis es una inflamación del saco lagrimal y se ve un aumento de volumen entre el párpado inferior y la nariz; el ojo presenta lagrimeo constante (epífora).

En la xeroftalmía existe falta de lágrimas y el ojo se irrita. Se ve en la enfermedad de Sjögren, que es de naturaleza autoinmune.
Esclera.
Normalmente se ve de color blanco. Cuando existe ictericia, aparece un color amarillento. Para detectar este signo, la bilirrubina requiere ser de 2 a 3 mg/mL. El examen debe efectuarse con luz natural por ser de color blanco. Cuando se examina con la luz artificial, que con frecuencia da una coloración amarillenta, este signo podría pasar desapercibido.

Córnea.
Es importante fijarse si es transparente, si existen opacidades, la curvatura que tiene. Es conveniente fijarse si el paciente está con lentes de contacto ya que tienden a desplazarse al tocar los ojos durante el examen. La sensibilidad se examina con una tórula de algodón (cuidando que no deje pelusas): se toca ligeramente el borde de la córnea y se debe obtener como respuesta un parpadeo (reflejo corneal). Pueden existir opacidades como producto de la cicatrización de lesiones traumáticas o ulceraciones. En el margen de la córnea se pueden apreciar cambios de coloración que dan lugar a lesiones en forma de anillo, como el arco senil o arco corneal, que se observa en personas mayores o en personas más jóvenes que tienen un trastorno del metabolismo de los lípidos. El anillo de Kayser-Fleischer se observa en enfermedades del metabolismo del cobre.
Iris y pupila.
Se examina la forma de las pupilas, su tamaño y su reactividad a la acomodación y la luz. Se aprecia la pigmentación del iris. Se debe buscar si las pupilas están chicas (mióticas), dilatadas (midriáticas), de distinto tamaño entre ellas (anisocoria), de forma alterada (discoria).
Algunos medicamentos, como las gotas de pilocarpina que se usan en el tratamiento de glaucoma, determinan que las pupilas estén muy mióticas. Otros medicamentos, como los que tienen acción atropínica, tienden a dilatarlas. También logran este efecto las emociones. El reflejo de acomodación se busca solicitando al paciente que mire un punto distante y luego uno cercano (por ejemplo, la punta de un lápiz, a 10 o 15 cm de distancia), y viceversa. En la visión cercana las pupilas se achican y los ojos convergen; en la visión distante las pupilas se dilatan. El reflejo a la luz se busca iluminando la córnea tangencialmente, desde un lado, con lo que las pupilas deben achicarse: en el lado iluminado se aprecia el reflejo directo y en el otro, el consensual. Cuando está presente el reflejo a la luz, habitualmente siempre está presente el de acomodación. La pupila de Argyll-Robertson se caracteriza porque se ha perdido el reflejo a la luz, pero se mantiene el de acomodación; se observa en neurosífilis.
El síndrome de Horner (o de Claude-Bernard-Horner) se caracteriza porque en un lado de la cara se observa una pupila miótica y una ptosis del párpado superior. También puede presentarse enoftalmos (globo ocular más hundido) y anhidrosis (falta de sudoración), de la mitad de la frente del lado comprometido. Se debe a una lesión a nivel del simpático cervical (p.ej.: un cáncer bronquial que invade el plexo braquial y la inervación simpática del cuello).
El exoftalmos es una condición en la cual los globos oculares protruyen de la órbita. Se ve en cuadros de bocio asociados a hipertiroidismo (enfermedad de Basedow-Graves). En los hipertiroidismos también se observa una discreta retracción del párpado superior con lo que aumenta la apertura palpebral. Al solicitar al paciente que siga con la vista el dedo del examinador mientras éste lo desplaza de arriba abajo, se logra ver el blanco de la esclera sobre el iris (signo de Graefe). La convergencia de los ojos también se compromete.
Cristalino.
Debe ser transparente para dejar pasar la luz. Sus opacidades se denominan cataratas y dificultan la visión. Cumple una función muy importante en la agudeza visual al ayudar a enfocar las imágenes en la retina.
Examen del fondo del ojo.
Para esta parte del examen se usa un oftalmoscopio que es un instrumento provisto de una fuente de luz y un juego de lentes con distintas dioptrías, que el examinador selecciona para enforcar la retina. Hay oftalmoscopios que entregan distintos haces de luz: un círculo de luz blanca, otro con un círculo más pequeño (algunos lo prefieren cuando las pupilas están mióticas), uno con una rejilla sobreproyectada (para efectuar mediciones), otro con luz verde (para identificar algunas lesiones de color rojo), uno que proyecta sólo un semicírculo de luz (con lo que se evitan algunos reflejos) y, por último, una luz en hendidura (para examinar aspectos específicos). El haz más usado es el de luz blanca. También, en algunos instrumentos, es posible graduar la intensidad de la luz. El juego de lentes está dispuesto en una rueda giratoria. Partiendo de una lente neutra, sin dioptrías (lente 0), hacia un lado se disponen aquellas que producen una convergencia de la luz (se identifican de color negro, llegan al número +40 y se seleccionan girando la rueda en el sentido de los punteros del reloj); hacia el otro lado están dispuestas aquellas que producen una divergencia de la luz (se identifican de color rojo, llegan al número -20 y se seleccionan girando la rueda en sentido contrario a los punteros del reloj). Estas lentes van a corregir los errores de refracción tanto del paciente como del examinador. No corrigen los defectos debido a astigmatismo (diferente curvatura de los meridianos de medios refringentes que impiden la convergencia en un solo foco). Si el examinador usa normalmente lentes ópticos, habitualmente efectúa el examen sin ellos, corrigiendo su defecto con las lentes del instrumento. En los casos en que no se logra una buena visión, se puede ensayar el examen con los lentes ópticos puestos (esto es válido tanto para el paciente como para el examinador).
Agudeza visual.
Se examina la visión de lejos y de cerca.
La ceguera de un ojo sin lesión aparente (p.ej.: por daño de la retina, del nervio óptico o el cerebro) se llama amaurosis.
Una visión reducida, sin lesión aparente del ojo, se llama ambliopía.

Defectos de los medios de refracción dan origen a: miopía (cortedad de la vista), hipermetropía (dificultad para ver con claridad los objetos situados cerca de los ojos), presbiopía o presbicia(hipermetropía adquirida con la edad; de cerca se ve mal y de lejos, mejor)
Evaluación de la visión de lejos.

Se utiliza la tabla de Snellen que consta de letras o símbolos de distinto tamaño. La persona que se evalúa se sitúa a 20 pies de distancia (unos 6 metros). Se examina cada ojo por separado. El resultado se expresa para cada ojo y se debe precisar si es con o sin lentes ópticos. Se trata de identificar hasta qué tamaño de letras la persona examinada logra leer desde esa distancia. La tabla, en cada línea, tiene un valor expresado como una fracción, en la que el numerador indica la distancia real (habitualmente 20 pies o unos 6 metros) y el denominador, la distancia a la que una persona con visión normal puede leer (las letras se van achicando de arriba hacia abajo). Lo normal es tener: 20/20 (a una distancia de 20 pies, se leen las letras de la línea 20/20). Si una persona es capaz de leer sólo hasta la línea 20/50, quiere decir que su agudeza visual de lejos está reducida, ya que lee a 20 pies de distancia lo que un normal lee a 50 pies. La tabla también contempla letras más chicas (20/15, 10/10) para personas de mayor agudeza visual o que, si están usado lentes, están sobrecorrigiendo. En niños y en personas analfabetas se usan símbolos o figuras en vez de letras. Una persona se podría considerar con ceguera legal si con su mejor ojo y con lentes logra leer sólo 20/200 o menos, o si su campo visual en el mejor ojo abarca menos de 20º.
Examen de la nariz y los senos perinasales.
Se debe observar la forma, la permeabilidad, si existen secreciones o descargas, el aspecto de la mucosa. Cuadros de rinitis alérgicas se acompañan de estornudos, congestión nasal bilateral, una mucosa de aspecto pálida o enrojecida y una descarga acuosa. En caso de un traumatismo con fractura de la base del cráneo (lámina cribiforme), puede producirse un goteo de líquido claro que corresponde a líquido cefaloraquídeo.
En caso de epistaxis se trata de ver de dónde viene la sangre. Una sinusitis puede asociarse a descarga de secreción mucopurulenta. En niños con insuficiencia respiratoria es frecuente ver un "aleteo" nasal (movimiento de las alas de la nariz con cada inspiración). Con una linterna y presionando un poco la punta de la nariz, se observa el interior de cada fosa nasal. Esto puede ser más expedito ayudándose de un espéculo nasal (puede servir para esto el oftalmoscopio con el espéculo de mayor diámetro). Se trata de precisar el aspecto de la mucosa, las características de las secreciones que puedan existir, si existen pólipos, la alineación del tabique y el aspecto de la parte anterior de los cornetes medio e inferior. Los usuarios de cocaína pueden desarrollar úlceras.
Examen de los senos perinasales
Los senos frontales y maxilares se examinan por palpacion, para detectar dolor relacionado con inflamación. Palpe los senos frontales presionando con los pulgares encima de la porción interna de las cejas. Evite presionar erróneamente las órbitas oculares. Palpe los senos maxilares presionando con la punta de sus dedos pulgares sobre los huesos maxilares, situados por debajo de las órbitas y a los lados de la nariz.Si se evidencia dolor a la palpación de los senos, puede realizar la transiluminación para detectar que estén ocupados por líquidos o masas.
Transiluminación
La técnica apropiada de transiluminación de los senos requiere un completo oscurecimiento de la habitación y una fuente intensa de luz. Puede usarse la luz del otoscopio. Sin embargo, aun con buena técnica, los hallazgos del examen pueden no ser confiables, por la gran variabilidad que existe en la transiluminación observada entre los individuos con los senos normales, llenos de aire.
Transilumine los senos frontales, presionando firmemente la fuente de luz contra el arco supraorbitario medial. Se considera normal un enrojecimiento evidente sobre la órbita ocular. Si no se observa el enrojecimiento, el seno debe estar ocupado
Transilumine los senos maxilares, pidiéndole al sujeto que incline la cabeza hacia atrás y abra la boca. Presione la luz contra la piel, justo por debajo del borde inferointerno de la órbita. Debe observarse un enrojecimiento en el área del paladar duro
Exploración de las estructuras externas e internas de la boca.
Labios.

Se examina su aspecto y simetría.
Entre las alteraciones que se pueden encontrar destaca el aumento de volumen por edema, cambios de coloración (p.ej.: palidez en anemia, cianosis en ambientes fríos, poliglobulia o hipoxemia), lesiones costrosas (p.ej.: en herpes simple), si están inflamados, secos y agrietados (queilitis), si existen "boqueras" (queilitis angular o estomatitis angular), fisuras (p.ej.: labio leporino), lesiones pigmentadas (p.ej.: en el síndrome de Peutz-Jeghers que se asocia a poliposis intestinal).
Mucosa bucal
Se examina la mucosa bucal (humedad, color, lesiones). En la xerostomía se produce poca saliva y la boca está seca; en una candidiasis bucal o muguet (infección por Candida albicans) se presentan múltiples lesiones blanquecinas; las aftas bucales son lesiones ulceradas, habitualmente ovaladas, rodeadas por eritema y son dolorosas. La desembocadura del conducto de Stenson puede aparecer inflamada en cuadros de parotiditis infecciosa (paperas). En insuficiencia suprarenal (enfermedad de Addison) pueden verse zonas de hiperpigmentación (melanoplaquias o melanoplasia). Las leucoplaquias o leucoplasias son lesiones blanquecinas, planas, ligeramente elevadas, de aspecto áspero, que pueden ser precancerosas.
Dientes.
Conveniente fijarse si están todas las piezas dentales, si existen caries o prótesis (de la arcada superior o la inferior). Un paciente está desdentado o edentado si ha perdido sus dientes. La mordida se refiere a la oclusión de los dientes y normalmente los molares superiores deben apoyarse directamente sobre los inferiores y los incisivos superiores deben quedar discretamente por delante de los inferiores. Las alteraciones de la mordida pueden llevar a un trastorno doloroso a nivel de las articulaciones témporo-mandibulares, especialmente al masticar. También se le pide al paciente que abra y cierre la boca para buscar si a nivel de las articulaciones témporo-mandibulares se produce una discreta traba o resalte, o si la boca se abre y se cierra con desviaciones anormales.
Encías.

Observar el aspecto, coloración, aseo, acumulación de sarro en el cuello de los dientes. Algunos medicamentos, como la fenitoína, producen una hipertrofia de las encías.
La gingivitis es una inflamación de ellas. En cuadros hemorragíparos se pueden ver signos de hemorragias o petequias. Una línea azul-negruzca en el borde de la encía puede deberse a una intoxicación crónica por plomo o bismuto. También se debe observar si existe una retracción de las encías que deja a la vista parte de la raíz de los dientes (gingivitis crónica y periodontitis).
Lengua.
Normalmente presenta algo de saburra, pero en cuadros febriles y por falta de aseo, aumenta. Un aspecto como mapa geográfico (lengua geográfica) o con surcos profundos (lengua fisurada o cerebriforme), no significa enfermedad.
Glositis
En las glositis la lengua está inflamada y se ve roja y depapilada. Puede deberse en deficiencia de vitaminas, especialmente del complejo B. Con el uso de antibióticos, ocasionalmente, puede desarrollarse una coloración negruzca en el dorso de la lengua asociada a hipertrofia de las papilas. También es sitio de tumores, úlceras, aftas, leucoplasias. Como parte del examen neurológico se examina la protrusión de la lengua y sus movimientos. Cuando existe una parálisis del nervio hipogloso de un lado (XII par craneal), la lengua protruye hacia el lado de la parálisis del nervio. En enfermedades asociadas a denervación se pueden ver contracciones de grupos de fibras musculares (fasciculaciones).
Paladar.
En el paladar duro pueden haber hendiduras como parte de un labio fisurado. La presencia de una prominencia ósea en la línea media (torus palatinus), no tiene mayor significado patológico. Se pueden encontrar petequias, úlceras, signos de candidiasis, tumores (p.ej.: tumor de Kaposi). En el paladar blando, que viene a continuación, interesa ver sus movimientos que dependen de la invervación del glosofaríngeo (IX par craneal) y el vago (X par craneal). Cuando existe un compromiso del X par craneal en un lado, al pedir al paciente que diga "AAAH... ", un lado del paladar se eleva mientras que el otro no lo hace, y la úvula se desvía hacia el lado que se eleva.
Orofaringe.
Se le pide al paciente que abra la boca y se ilumina con una linterna. Con frecuencia es necesario usar un bajalenguas que se apoya entre el tercio medio y el posterior. Para deprimir la lengua no conviene que el paciente la esté protruyendo. Algunas personas tienen un reflejo de arcada muy sensible que puede hacer imposible usar un bajalenguas. Al mirar la orofaringe, se aprovecha de examinar las amígdalas. Cuando estas tienen una infección purulenta se ven con exudados blanquecinos y el enfermo presenta fiebre elevada, odinofagia, pésimo aliento, adenopatías submandibulares y cefalea. Las causas más frecuentes son una infección por estreptococos o una mononucleosis infecciosa. A veces se encuentra en alguna cripta amigdaliana una formación blanquecina que se debe a acumulación de desechos celulares y restos de comida; también puede corresponder a concreciones calcáreas (tonsilolito).
Glándulas salivales.
En las parótidas y las submandibulares se pueden presentar litiasis que obstruyen el conducto principal y generan dolor y aumento de volumen. También pueden ser sitio de infecciones: las paperas comprometen las parótidas (parotiditis infecciosa); en pacientes con sequedad de la boca, mal aseo bucal y compromiso inmunológico se pueden presentar infecciones purulentas. Las parótidas crecen en algunas enfermedades como en la cirrosis hepática (hipertrofia parotídea): se observa un abultamiento detrás de las ramas de la mandíbula que puede levantar un poco el lóbulo de las orejas.
Examen del oído.
Oído externo.

Se examinan los pabellones auriculares. La implantación normal se verifica trazando una línea imaginaria desde el canto externo del ojo a la prominencia del occipucio: el borde superior del pabellón debe pasar por esta línea o sobre ella. En algunos trastornos cromosómicos la implantación de los pabellones auriculares es más baja. El color y la temperatura de las orejas dependen de distintos factores: están frías y pálidas o cianóticas en ambientes fríos o en situaciones de mala perfusión tisular; rojas o hiperémicas en caso de existir una inflamación; cianóticas cuando existe una mala oxigenación con hipoxemia. Pacientes con gota pueden presentar en la región del hélix (borde externo) unos nódulos que se conocen como tofos (son depósitos de cristales de ácido úrico). El pabellón auricular puede ser sitio de condritis ya que está formado por cartílago. En la zona del lóbulo de las orejas, por uso de pendientes, se pueden observar signos inflamatorios por alergia a metales o infecciones. Por picaduras de insectos pueden verse nódulos inflamatorios o signos de celulitis. Si se desencadena dolor al mover la oreja, podría haber una otitis externa, en cambio, si el dolor se desencadena al presionar sobre el proceso mastoides, por detrás de la oreja, podría hacer una otitis media.
Otoscopía.

El otoscopio se usa para iluminar e inspeccionar el canal auditivo y la membrana timpánica.
Audición.
Se estaría evaluando desde el momento que el examinador conversa con el paciente. En la medida que le tenga que repetir las preguntas, o sea necesario hablarle más fuerte, la audición estaría comprometida. Una maniobra para detectar un trastorno más fino consiste en acercar una mano frente a un oído y frotar los dedos: si el paciente lo escucha avala que la audición no está tan comprometida. Otro recurso es acercar un reloj de pulsera de tic-tac.
Pruebas de audición con diapasón.

Los diapasones, al activarlos para que vibren, producen un sonido que depende de su calibración. Para evaluar la audición se usan instrumentos que vibren entre 500 y 1000 ciclos por segundo (Hertz, Hz), aunque el oído normal puede reconocer entre 300 y 3000 Hz. Diapasones de menores frecuencias (p.ej.: 128 Hz) se usan en el examen físico para estudiar la sensibilidad vibratoria y no son los más convenientes para evaluar la audición ya que sobrestiman la conducción ósea.
La prueba de Weber consiste en apoyar el diapasón vibrando en la línea media del cráneo o la mitad de la frente. La vibración, y por lo tanto el sonido, se debe transmitir, en condiciones normales, en igual intensidad a ambos oídos. Si existe un defecto de audición, el sonido se lateraliza. Cuando el defecto es de conducción (por alteración a nivel del conducto auditivo externo o el oído medio), la lateralización es al mismo lado. Para comprobar que esto ocurre, ensaye con usted mismo, tapándose un oído mientras se aplica el diapasón vibrando en la frente. Cuando el defecto es sensorial (por alteración a nivel del oído interno o el nervio auditivo), la lateralización ocurre hacia el oído sano.
La prueba de Rinne consiste en apoyar el diapasón vibrando en el mastoides de un oído y medir el tiempo que la persona escucha el sonido de esa forma y, acto seguido, y sin que deje de vibrar el diapasón, se coloca frente al oído, y se mide el tiempo que la persona escucha de esa otra forma. Lo mismo se repite en el otro oído. Lo normal es que el tiempo que se escucha el sonido por conducción aérea (sin que el diapasón esté apoyado) sea por lo menos del doble de lo que se escucha por conducción ósea (mientras el instrumento está apoyado). Cuando existe un defecto en la conducción aérea, se escucha más tiempo el sonido por conducción ósea. Cuando el defecto es sensorial o sensorineural, se escucha más tiempo la conducción aérea, pero no el doble que la ósea, como sería lo normal. Para una evaluación de la audición más completa se solicita una audiometría que se puede complementar con otras pruebas.
No hay comentarios:
Publicar un comentario